Можно ли на рубцы носить бандажи для рубцов
Обновлено: 28.05.2024
Медицинский бандаж — это специальный пояс для удержания передней брюшной стенки и внутренних органов в нормальном положении.
Бандажи для беременных изготавливаются с учетом анатомо-физиологических особенностей организма женщины. Это предотвращает нежелательные явления и создает комфортные условия для вынашивания плода.
Бандаж для беременных: польза или вред?
«Бандаж опасен для ребенка», «Мышцы атрофируются и забудут, как сокращаться», «От растяжек никуда не деться» — это далеко не все «страшилки», с которыми сталкивается беременная на просторах интернета.
Согласно наблюдательному проспективному исследованию Российского общества акушеров-гинекологов, большинство врачей отмечают, что состояние плода от ношения бандажа не страдает. Негативного влияния на течение беременности и родов также не выявлено.
Ношение бандажа считается полезным как минимум потому, что ощущение комфорта женщиной — это уже залог благоприятной беременности.
Когда показано ношение бандажа?
На очередном приеме акушер-гинеколог оценивает ряд показателей, после чего дает свои рекомендации.
Подобрать бандаж для беременных рекомендуется при:
1Осложнениях беременности, таких как угроза прерывания, многоводие, многоплодие, крупный плод, предлежание или низкое расположение плаценты, рубец на матке, симфизит.
Повторной беременности, так как брюшная стенка растягивается быстрее и сильнее.
Несостоятельных мышцах передней брюшной стенки и тазового дна.
Болях в спине и пояснице — бандаж поможет распределить нагрузку при остеохондрозе и искривлениях позвоночника.
Склонности к растяжкам.
Активном образе жизни. Важно отметить, что проведение в вертикальном положении более трех часов в день — это уже показатель активности.
Кому нельзя носить бандаж?
Повреждения кожи и опухоли в месте прилегания к телу бандажа.
Хронические заболевания почек и кишечника.
Неправильное положение (поперечное или тазовое) плода на сроке более 30 недель.
Современные виды бандажей
Какой лучше выбрать бандаж для беременных?
На сегодня рынок этих изделий представлен тремя видами, и у каждого есть свои преимущества и недостатки.
Дородовые бандаж-трусы — высокие эластичные трусы с поддерживающей вставкой.
Не стоит останавливать выбор на этой модели при наличии ожирения, отеков, патологической прибавки массы тела. К концу срока бандажные трусики могут «врезаться» в бедра и натирать кожу.
Дородовой бандаж-пояс — поддерживающий эластичный пояс с тремя регулируемыми сочленениями на липучках.
С помощью боковых клапанов регулируется диаметр, если возникает ощущения давления. Это подходящий вариант для летнего периода, так как животик не покрыт бандажом полностью.
Универсальный (комбинированный) бандаж-пояс.
Бандаж универсальный для беременных имеет ортопедическую конструкцию. Одна сторона у него намного шире другой и усилена накладкой. Используя бандаж до родов, необходимо расположить укрепленную часть на пояснице, после родов — на передней брюшной стенке.
Как правильно выбрать бандаж для беременных?
При выборе бандажа обращайте внимание на следующие параметры:
Модель. Например, при многоплодной беременности для поддержки живота будет нужен дородовый бандаж с дополнительной фиксирующей лентой, а при болях в спине — с широкой эластичной вставкой.
Размер. Бандаж не должен чрезмерно сдавливать брюшную полость или, наоборот, быть слишком свободным.
Материал. Хлопок или вискоза — оптимальные ткани для изделия, а эластичность пояса достигается за счет добавления полиэфирный волокон, эластана и полиамида.
Застежки. Бандажи для беременных могут быть с разными креплениями — какой из них лучше? Липучки — то, что надо! Металлические крепления с легкостью натирают нежную кожу беременных.
Какой бандаж нужен для беременных — вопрос с индивидуальным ответом для каждой будущей мамы. Правильный выбор подтвердится ощущением комфорта при его ношении.
Сколько нужно носить бандаж беременным?
Бандаж рекомендуют носить с 20–24-й недели беременности.
Если есть необходимость в более раннем приобретении, проконсультируйтесь с лечащим доктором.
Носить бандаж круглосуточно нельзя. Каждые 3 часа надо делать перерыв на 30–40 минут.
Длительность ношения в сутки должна быть не более 5 часов.
Если хочется присесть, необходимо ослабить бандаж.
В положении лежа — снять.
Использовать дородовой бандаж целесообразно до последних дней беременности.
Послеродовой бандаж можно надеть уже в день родов.
Как правильно надевать бандаж для беременных?
Итак, вы решили вопрос, какой бандаж выбрать, и он приобретен. Но не стоит цеплять его как попало. Ознакомьтесь с инструкцией, объясняющей, как правильно надевать бандаж:
положите изделие на кровать;
лягте на него спиной и приподнимите бедра, чтобы внутренние органы приняли необходимое положение;
опустите бедра и полежите пару минут, чтобы малыш занял правильное положение;
застегните бандаж на липучки так, чтобы между ним и телом проходила ладонь.
Правильно закрепленный бандаж:
проходит под животом и внизу ягодиц;
упирается в бедра;
охватывает лобковую кость.
Если бандаж доставляет дискомфорт, отложите и проконсультируйтесь с врачом о целесообразности ношения. Возможно, вам нужна другая модель или необходимо научиться правильно одевать бандаж для беременных.
Эти медицинские изделия определенно имеют немалое количество доказанных преимуществ, но единого мнения об обязательном ношении во время беременности до сих пор нет. Поэтому каждая женщина в первую очередь ориентируется только на свои ощущения.
И если дискомфорт от увеличившегося живота отсутствует, а врач на приеме не обнаружил дополнительных показаний, то бандаж можно и не носить.
Источники:
РОАГ. Многоцентровое проспективное наблюдательное исследование «Опыт и перспективы применения бандажа у беременных и родильниц», 2013 г.
С.В.Карапетян, К.К.Щербина, Д.А.Ниаури, «Динамика качества жизни беременных при использовании дородовых бандажей и вкладных ортопедических приспособлений», 2011 г.
А.И.Юрковская, В.А.Чехонацкий, И.А.Чехонацкий, «Остеохондроз у беременных», 2017 г.
Mogren I. Perceived health, sick leave, psychosocial situation, and sexual life in women with low back pain and pelvic pain during pregnancy // Acta Obstet Gynecol Scand. 2006.
Wetz H. H., Hentschrl J., Drerup B. et al. Changes in shape and size of the foot during pregnancy // Orthopade. 2006.

Бандаж на брюшную полость представляет собой широкий пояс из специальных эластичных материалов. Бандаж выполняет функции передней брюшной стенки человека, если сама стенка повреждена, как в случае грыжи или послеоперационного шва.
До операции
Используется при грыжах живота, в период до хирургического лечения грыжи. Т.к. не всегда операцию можно провести сразу после постановки диагноза, бандаж нужен, чтобы:
- Удерживать грыжу и не допустить ущемления
- Предотвратить увеличение грыжи
- Снизить и убрать болезненность
- Защитить от осложнений (невправимость, воспаление)
После операции
Бандаж необходим после любой операции на брюшной стенке, чтобы:
- Обеспечить качественное, правильное и безопасное восстановление функций брюшной стенки
- Защитить шов от давления при малейшей физической активности (подъем с кровати), любом натуживании (например, кашель) и обеспечить шву возможность для быстрого рубцевания
- Поддержать внутренние органы в анатомически правильном положении
- Снизить боль и предупредить риск возникновения грыж
Как любое медицинское изделие, бандаж подбирается строго в соответствии с определенными параметрами.
Как правильно подобрать бандаж – смотрите в видео
- Бандаж начинают использовать сразу после операции.
- Надевать послеоперационный бандаж следует в положении лежа. Предварительно нужно расслабиться, чтобы внутренние органы заняли правильное анатомическое положение. Застегивать плотно, но таким образом, чтобы бандаж не мешал дышать.
- Надевать бандаж лучше на хлопчатобумажную одежду (по возможности бесшовную). В ряде случаев врач может рекомендовать ношение и на голое тело, но в этом случае стоит подумать о запасной модели, чтобы поддерживать надлежащий уровень гигиеничности.
- Постоянное ношение бандажа может быть от одной недели до одного месяца. Этого срока должно быть достаточно для того, чтобы прошла угроза расхождения швов, а положение внутренних органов стабилизировалось. Срок ношения бандажа, время перерывов рекомендует врач, в зависимости от тяжести операционного вмешательства и состояния пациента.
- На ночь бандаж необходимо снимать, если другое не показано врачом.
- В дальнейшем ношение бандажа становится не постоянным и может длиться от 3 до 6 месяцев. Необходимо надевать бандаж во время физической активности. Это может быть работа по дому, поход в магазин или более серьезные нагрузки.
- В отдаленном послеоперационном периоде носить бандаж постоянно нельзя, так как увеличивается риск атрофии мышечных тканей.
Разновидности послеоперационных бандажей:

Используется для женщин после ношения послеоперационного бандажа (в отдельных случаях вместо него), для комфорта на более поздних сроках восстановления, профилактики образования послеоперационных грыж, восстановления мышечного корсета, в период после родов и липосакции.
ОБРАТИТЕ ВНИМАНИЕ! На операцию одновременно с бандажом рекомендуется использовать госпитальный трикотаж, о котором вы можете узнать в статье Самое важное о госпитальном трикотаже

После удаления родинок, ожогов и других травмирующих действий на кожу остаются некрасивые рубцы. Они разные по форме, внешнему виду и причинам появления, но сегодня мы поговорим о самом неприятном из них — о келоидном рубце.
Что такое келоидный рубец и как он выглядит
Келоидный рубец представляет собой разрастание соединительной ткани на травмированном месте кожи. Это грубый рельефный шрам красного цвета, который со временем увеличивается, зудит, чешется и значительно превышает размеры первоначальной раны.
Чаще всего келоидные рубцы образуются в зоне декольте, на спине, шее, лице и на мочках ушей.
Причины появления келоидных рубцов
Есть люди, генетически предрасположенные к рубцам: это связано с повышенным синтезом коллагена при травмировании кожи. В месте заживления раны коллагеновых волокон образуется слишком много, поэтому быстро растет выпуклый рубец. Замечено, что темнокожие люди и люди с азиатской внешностью чаще других имеют склонность к образованию келоидных рубцов.
Некоторые специалисты считают, что кожа, склонная к келоидным рубцам, чаще встречается у людей, имеющих определенные пищевые привычки. Потребление мяса большими порциями и протеина (спортивное питание) способствует активной выработке коллагена.
Чтобы уберечь себя от образования келоидного рубца, важно знать несколько важных правил.
Рассмотрим факторы, которые влияют на заживление раны, а значит, и на формирование шрама. Они бывают локальные и общие.
- Кровоснабжение. Чем лучше кровь поступает к поврежденным тканям, тем быстрее идет процесс заживления.
- Направление раны. Если разрез располагается параллельно частым движениям конечностей (например, рана на лодыжке неизбежно задевается при ходьбе), то риск образования келоида увеличивается.
- Попадание грязи или инфекции.
- Гематома.
- Количество и качество хирургической нити, с помощью которой накладывались швы.
- Возраст. В детстве и юности организм вырабатывает достаточно коллагена и эластина, чтобы раны затягивались быстро и практически без следов. В зрелые годы необходимые вещества вырабатываются с нарушениями в сторону дефицита либо переизбытка, последнее фактически означает склонность к образованию рубцов.
- Иммунитет. При травме иммунная система уничтожает инородные микроорганизмы. Слабая защита способствует инфицированию поврежденного участка.
- Истощение и дефицит витаминов приводят к нарушению обменных процессов и затрудняют нормальное заживление ран, так как организму требуются источники энергии и материал для формирования новых тканей. Кожа, склонная к образованию рубцов, как правило, заметно истощена либо отличается повышенной жирностью и угревыми высыпаниями.
- Ряд заболеваний, например, сахарный диабет и почечная недостаточность. При них нарушается углеводный обмен в тканях, снижается иммунитет, и вследствие этого появляется предрасположенность к келоидным рубцам.
- Онкологические заболевания, гормональные нарушения и необходимость проведения химиотерапии или лучевой терапии.
Виды келоидных рубцов
Келоиды — самые трудные в лечении шрамы. Они отличаются патологически высокой выработкой коллагена и способностью разрастаться со временем, поражая здоровые участки кожи.
Выделяют несколько типов келоидов:
- Истинные (спонтанные). Видимых причин для их возникновения, как правило, нет. Специалисты считают, что склонность к рубцам возникает из-за микротравм. Чаще всего истинные келоиды наблюдаются на лице и груди. Шрамы имеют причудливую форму с ветвящимися отростками, отходящими от основного шрама.
- Ложные (рубцовые). Ложный келоид образуется после операций, порезов, ожогов, фурункулеза и акне. Линейный, может появиться на любом участке тела. Такой рубец может образоваться после выдавливания воспалительного элемента (прыщика) и даже от небольшой царапины.
- Келоидные акне. Обычно встречаются у мужчин. Представляет собой фолликулярный дерматит волосистой части головы. Высыпания (папулы и пустулы) обычно располагаются на затылке.
Также по времени и развитию рубцы классифицируются на активные (растущие) и неактивные.
Активный келоид увеличивается и вызывает зуд, боль, онемение, гиперемию.
Неактивный не беспокоит и находится в стабильном состоянии.
Келоиды классифицируют и по возрасту. Молодым рубцам менее 5 лет, они имеют красный цвет и блестящую поверхность. Старые рубцы образовались более 5 лет назад, их окраска приближается к цвету кожи, а поверхность неровная.

Профилактика келоидных рубцов
Предсказать поведение рубца после травмы невозможно, но можно сократить риски появления келоидных рубцов. В этом помогут силиконовые гели и пластыри, за счет давления на поврежденную область они препятствуют росту рубцовой ткани. Данный метод эффективен только в начале формирования рубца (первые полгода). Силиконовые средства улучшают гидратацию в рубцово-измененной коже и создают кислородное голодание, благодаря которому сосуды в рубце уменьшаются.
Начинать профилактику образования рубца рекомендуется через 3 — 4 недели, когда от ранки полностью отойдут корочки. Заживающее место надо держать в чистоте, мыть с мылом и ни в коем случае не снимать ороговевший слой с ранки — так вы занесете инфекцию, а это верный путь к образованию келоидного рубца!
Возможные методы лечения келоидных рубцов
Несмотря на обилие советов в интернете, народными средствами не избавиться от келоидных рубцов, они могут применяться лишь в комплексе с медикаментами, физиотерапией или косметологией.

Самые популярные способы избавления от келоидных рубцов — это медикаментозное лечение, то есть использование гелей, мазей, кремов и инъекций в сочетании с физиотерапией, например, с ультрафонофорезом или электрофорезом и введение под кожу гормонов-кортикостероидов. Также эффективна мезотерапия — инъекции в ткань рубца витаминных комплексов и лечебных веществ, рассасывающих избыточный коллаген и избыточную гиалуроновую кислоту.
Если консервативные методы не дают ожидаемого результата, то прибегают к хирургии.
Медикаментозное лечение

Аптечные и косметические средства бывают разных направлений:
- содержат интерферон;
- кортикостероиды;
- ферменты или ферментосодержащие препараты.
Содержащие интерферон средства затормаживают выработку коллагена. Иными словами, рубец перестает расти в размерах, однако, он остается на той стадии, до которой дорос сейчас. К подобному способу лечения келоидного рубца прибегают после хирургического вмешательства в виде инъекций альфа- и бета-интерферона.
Уколы делают через сантиметр по всей длине рубца, продолжительность курса длится 4 месяца.
Кортикостероиды могут вводиться как сами по себе, так и комплексно с другими веществами и какой-либо терапией. Их вводят не в сам келоидный рубец, а ближайшее место рядом с ним. Это оберегает от дальнейшего уплотнения шрама, и, несмотря на курс лечения – 5 недель, у 20–30% пациентов наблюдаются рецидивы.
В качестве профилактики повторного образования рубца терапию дополняют лазерным или хирургическим удалением шрама. Данные методы являются очень болезненными и не исключают рецидив (повторное образование рубца). Лазерная шлифовка требует длительного периода восстановления.
Ферментосодержащие препараты расщепляют избыточный коллаген и избыточную гиалуроновую кислоту – основные составляющие рубцовой ткани. За счет этого восстанавливается рельеф и цвет кожи. Рубец становится эластичным, предотвращается его активный рост.
Прессотерапия

Способ, скорее близкий к профилактике, чем к лечению, но некоторые специалисты отмечают положительный эффект.
На проблемное место накладывают различные силиконовые повязки, бинты и пластины. Считается, что постоянно сдавливаемый рубец уменьшается в размерах. К средствам прессотерапии причисляют:
- хлопчатобумажное белье и специальные бандажи (рекомендовано носить полгода, делаются по индивидуальным меркам);
- силиконовые и гелевые давящие пластины;
- жидкости на основе геля — коллодий с полисиликоном или силиконом.
Все это можно найти в любом ортопедическом салоне или аптеке, но данный способ сам по себе не сможет полностью убрать келоидный рубец. Метод прессотерапии эффективен только в комплексном терапии в сочетании с другими способами коррекции рубца.
Микротоковая физиотерапия
Во время процедуры на организм ведется воздействие слабым током, из-за чего стимулируются обменные процессы в тканях эпидермиса, келоид уменьшается в размере и разглаживается.
Этапы проведения терапии:
- обработка шрама антисептиком;
- нанесение препарата, разрушающего рубец;
- подключение прибора, воздействие на рубец током;
- удаление оставшегося лекарства салфеткой.
Процедура не сложная по исполнению, однако, к ней есть противопоказания:
- обостренные вирусные заболевания;
- плохая свертываемость крови;
- патологии с сердцем;
- обострение хронических заболеваний;
- неврологические отклонения от нормы.
Эта процедура считается малоэффективной, по сравнению с другими видами физиотерапии. К тому же она стоит недешево.
Лучевое воздействие
Подразумевает регулируемое рентгеновское излучение, разрушающее фибробласты внутри рубцовых тканей. Интенсивность лучей назначается исходя из серьезности проблемы: ведь 90% от всего потока поглотит эпидермис, и только 10% достигнут глубинных слоев кожи.
Однако терапия проводится лишь в комплексе с другим лечением, иначе риск рецидива повышается на 50%.
Противопоказания к применению:
- шрамы на лице, шее и груди;
- онкология;
- заболевания почек;
- нарушенное кровообращение.
Обычная доза облучения 15–20 Гр. Процедуру повторяют раз в 2 месяца, но не более 6 раз.
Однако лучевое воздействие считается одним из самых эффективных методов в борьбе с рубцами, независимо от причины их появления.
Удаление келоида лазером

Бывает нескольких видов лизерной шлифовки: аргоновая, углеродная и дермабразия. Цель процедуры состоит в выпаривании жидкости из соединительных тканей шрама, из-за чего он высыхает и уменьшается в размере. Мертвые клетки убирают хирургическим путем, а сама лазерная процедура проводится под местной анестезией.
Достоинства лазерного удаления:
- во время первого сеанса исчезает до 70% шрама, что говорит о быстром видимом результате;
- длительность терапии от 20 минут до полутора часов, в зависимости от сложности проблемы.
Процедура достаточно болезненная и требует длительного периода реабилитации.
Чтобы избежать рецидива, врачи советуют сочетать лазер с другими видами лечения келоидных рубцов: применение противорубцовых гелей станет отличным помощником на пути к здоровой коже.
Криометодика
Влияние на келоид жидким азотом. Он выжигает клетки рубцовой ткани, на месте которых образуется здоровая кожа. Время соприкасания рубца с азотом 10–30 секунд, при передозировке возможна пигментация, также велик риск заработать атрофический рубец. Нужно быть крайне осторожным с данным методом коррекции!
Видимый эффект достигается за 1–3 сеанса, но для лучшего результата криотерапию совмещают с гормональными уколами с глюкокортикостероидами.
Однако при больших шрамах прижигание азотом лучше совместить с хирургией. Главным недостатком метода является болезненность.
Косметология

Сделать рубец менее заметным помогут косметические процедуры. Полностью избавиться от рубца с их помощью не получится, но в сочетанной терапии эти методы очень даже эффективны:
- дермабразия;
- пилинг;
- мезотерапия.
Пилинг. С помощью пилингов можно отшлифовать рубец, выровнять рельеф кожи и устранить пигментацию. В результате кожа становится более гладкой, а рубец более эластичным.
Глубокая дермабразия — отшелушивание рогового слоя эпидермиса. Процедура чувствительная, предполагает использование аппаратной техники. Как глубоко и долго проводить сеанс, решает косметолог.
Мезотерапия — инъекции гепарина, иммуномодулятора или витаминного комплекса в проблемный участок. Оказывает противовоспалительный и смягчающий эффект.
При небольшом шраме рекомендована дермабразия или мезотерапия, а большие и застарелые келоиды удаляются в комплексе с медикаментозной терапией.
Хирургия
Назначается в крайнем случае когда другие терапии недостаточно эффективны. Иссечение келоида проводят через пару лет после его образования и в несколько этапов:
- небольшой надрез скальпелем на шраме под местным наркозом;
- края рубца сшиваются косметическими стежками для лучшего срастания надреза;
- после рассасывания швов — гормональные инъекции и ферментативная терапия.
После операции показана профилактика против рецидива, ведь свежий рубец лучше поддается коррекции. Во время реабилитационного периода часто прописывают лучевую терапию, инъекции с иммуномодуляторами и гормонами, а также наружные средства в виде гелей и мазей.
Лечение с Ферменколом

Вся продукция линейки Ферменкол содержит комплекс из 9 ферментов коллагеназы — вещества, расщепляющего избыточный коллаген и избыточную гиалуроновую кислоту до простейших элементов.
Ферменкол используют в виде аппликаций (просто мазать), а также в сочетании с физиотерапией. Так, гель Ферменкол подходит для процедур фонофореза, а Ферменкол в виде раствора — для электрофореза.
Чем быстрее вы начнете лечение келоидного рубца, тем проще и дешевле от него будет избавиться! Не упускайте возможность вернуть красивую кожу, как можно скорее.
Получить бесплатную консультацию по своей проблеме можно, задав вопрос специалисту. Вам ответят в ближайшие два дня и подскажут оптимальный метод коррекции келоидного рубца.
Помните! Молодые рубцы быстрее и проще поддаются коррекции, чем застарелые. Не упускайте время, начните заботиться о себе уже сегодня!

Бандаж, используемый после операции –универсальный пояс, применение которого назначается врачом пациенту после операционного вмешательства длялучшей работоспособности органов, расположенных в брюшной полости.
Использование послеоперационного бандажа без назначения специалиста может, напротив, навредить пациенту.
Прежде чем заказывать корсет в интернет-аптеке «Aptstore» необходимо правильно произвести замеры необходимых участков тела: обхват живота и груди, также важно учитывать рот и все для того, чтобы подобрать подходящий аксессуар и получить максимум пользы для своего здоровья.
Правила выбора бандажа
Чтобы не навредить своему здоровью, необходимо серьезно подойти к вопросу выбора бандажа.

Лечащий врач должен помочь пациенту с выбором аксессуара. Так, некоторым людям может потребоваться универсальный послеоперационный бандаж или узкоспециализированное изделие, которое назначают пациентам после гинекологических заболеваний, болезней почек, селезенки, почек и желудка. Наша онлайн-аптека продает бандажи по выгодной стоимости.
При выборе послеоперационного изделия необходимо принять во внимание следующее:
Размеры бандажа должны немного превышать размеры послеоперационного шва, что предотвратит натирание и развитие воспалительных процессов.
Более удобным для использования является изделие с липучками, а не с застежками.
Бандаж не рекомендуется использовать людям с хроническими кожными заболеваниями, так как трение ткани медицинского аксессуара о кожу может создавать дискомфорт и болевые ощущения.
Помимо натуральных материалов в состав изделия должны входить эластан, лайкра или микроволокно. Благодаря этим материалам бандаж будет хорошо пропускать воздух, позволяя коже дышать.
Чем может помочь бандаж в послеоперационный период
Бандажи в период после операции помогают пациентам быстрее пройти через восстановительный период. Они используются для снятия нагрузки с позвоночника, суставов и мышц, помогают поддерживать внутренние органы в правильном положении.
Так, после операции на брюшную полость бандаж помогает:
Ускорить процесс заживления шрамов за счет снятия с них нагрузки и напряжения.
Уменьшить болевые ощущения.
Предотвратить развитие осложнений.
Поддержать ослабленную брюшную стенку.
Предотвратить образования грыж.
К другим преимуществам послеоперационных бандажей можно отнести то, что пациент легко может одевать их сам. Более того, такие медицинские аксессуары практически незаметны под одеждой.
Какие бывают послеоперационные бандажи
Широкий ассортимент ортопедических изделий, представленных в Интернеит-аптеке «Aptstore» поможет подобрать подходящий аксессуар в каждом конкретном случае.
Есть несколько основных видов послеоперационных бандажей. Одни используются в раннем послеоперационном периоде. Другой вид применяется во время более позднего восстановительного этапа для того, чтобы осуществить профилактику перенапряжения мышц при физических нагрузках.
Также существуют модели бандажей для взрослых и детей, для мужчин и женщин.
Классификация по конструкции:
в форме трусов с широкой резинкой;
цельные, без застежек.
В некоторых моделях имеются дополнительные боковые застежки, обеспечивающие более сильную фиксацию.
Правила использования
Метод применения бандажа и длительность его использования зависит от рекомендаций, данных лечащим врачом. Как правило, после операций на брюшной полости бандаж носят от 2 недель до 3 месяцев. За это время успевает восстановиться тонус мышц брюшины и происходит правильное формирование рубца.
Общие рекомендации по использованию бандажа:
Бандаж следует носить поверх белья из хлопчатобумажной ткани без швов. В том случае, если аксессуар должен одеваться непосредственно на тело, для того, чтобы соблюсти должный уровень гигиены, необходимо иметь как минимум два сменных бандажа.
Носить бандаж все время не рекомендуется. Специалисты советуют отдыхать от аксессуара в течение дня.
Во время сна бандаж носить не рекомендуется.
В любом случае, рекомендации по правильному использованию бандажей могут отличаться в каждом конкретном случае и должны назначаться лечащим врачом.
Противопоказания
Несмотря на все преимущества, которые дает использования бандажей после операций, проводимых на брюшной полости, существует целый ряд противопоказаний, при которых пользоваться аксессуарами может быть опасно для здоровья.
Так, бандажи не рекомендуется носить пациентам, у которых:
наличие на теле открытых ран;
загноения на шве;
высыпания на теле в месте соприкосновения с бандажом;
реакция в виде высыпаний на теле в месте соприкосновения с тканью.
Как правильно ухаживать за изделием
Для того, чтобы не навредить своему здоровью, необходимо правильно ухаживать за бандажом.

Очищать бандаж следует только руками при невысоких температурах. Стирать и отжимать аксессуар в стиральной машине нельзя, так как из-за этого может растянуться ткань, и бандаж потеряет свою функциональность и не сможет оказать ту помощь, которая необходима пациенту в восстановительный период. Изделие следует тщательно полоскать под проточной водой, чтобы полностью избавиться от порошка, попавшего в волокна ткани.
После стирки бандаж следует высушивать в расправленном состоянии на столе.
Так как изделие подбирается персонально в каждом конкретном случае, нельзя передавать бандаж другим людям, потому что им оно может не подойти, и, напротив, принесет больше вреда, чем пользы. После использования медицинского аксессуара его следует утилизировать.
Если Вы столкнулись с необходимостью использовать послеоперационный бандаж, приобретайте его только в аптеках, например в Интернет-аптеке «Aptstore», где представлен широкий ассортимент качественных медицинских аксессуаров, отвечающим всем необходимым требованиям, по приемлемым ценам. Купить бандажи в Москве не составит труда.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
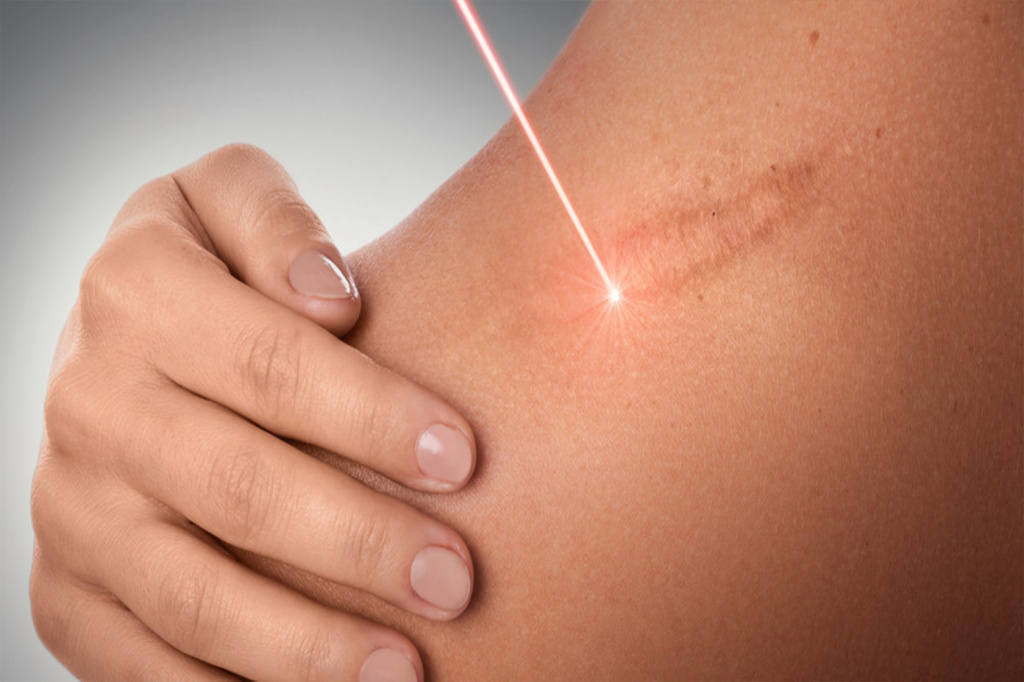
Рубцы и шрамы представляют собой изменения на коже в результате последствия заживления после прыщей, ожогов, порезов, гнойничковых образований. Для их лечения используют лекарственные препараты и специальные процедуры. В отдельных случаях показано хирургическое вмешательство.
Разновидности рубцов и шрамов
В зависимости от особенностей структуры кожного покрова выделяют 3 основных вида рубцов и шрамов:
Атрофические – выглядят как ямки, которые как бы проваливаются под кожу. Появляются как последствия прыщей, стрии (растяжение кожи), ветряной оспы.
Гипертрофические – в отличие от первых, наоборот, поднимаются над поверхностью кожи. Они появляются на фоне угрей, а также после заживления ран.
Нормотрофиеские – лежат вровень с поверхностью кожи. Появляются в результате разных повреждений (ранения, ожоги, порезы и другие).
Эффективные способы лечения рубцов
Шрамы и рубцы лечат разными способами. Конкретный вид лечения подбирает врач в зависимости от причины, состояния пациента, сопутствующих заболеваний и других факторов. Основными методами терапии являются такие:
Специальные кремы – например, «Имофераза», «Дерматикс», «Нафтадерм», «Контрактубекс», «Клофибраза», «Нарбирил» и другие.
Химический пилинг – к этому методу прибегают в тех случаях, когда лечение мазями оказывается неэффективным.
Введение дермальных наполнителей на основе гиалуроновой кислоты или коллагена. Эти компоненты не только выравнивают поверхность кожи, но и активизируют синтез коллагена самим организмом.
Лазеротерапия позволяет устранить наиболее заметные рубцы. Они разрушаются под воздействием лазерного излучения, в результате чего также повышается синтез коллагена.
Хирургическое вмешательство показано в крайних случаях, когда нужно вырезать рубцовую ткань. Возможна пересадка небольшой части кожи или дермотензия.
Лазерная шлифовка
Лазерное излучение воздействует на поверхностный слой кожи и уничтожает ткани, образующие рубец. В результате удаляют омертвевшие клетки и активизируют восстановление здоровых тканей. Сегодня используется 2 метода лазеротерапии:
Углекислотный лазер на основе углекислого газа способствует удалению шрама и осветлению пострадавшей области.
ЛазерFracelприводит к размягчению рубцовых тканей и усиливает синтез коллагена.
Процедура доказала свою эффективность. Однако в ряде случаев ее проведение противопоказано:
образование грубых рубцов (келоидных);
проблемы свертываемости крови;
обострения хронических заболеваний;
все сроки беременности и лактации;
опухоли (в том числе доброкачественные).
Химический пилинг
Пилинг представляет собой разрушение рубцовой ткани за счет воздействия разных органических кислот. Они способствуют также оптимизации жирового обмена, благодаря чему можно избавиться и от угрей. Есть несколько разновидностей химического пилинга (в зависимости от используемого реагента):
Пилинг ТСА (используется 3-хлоруксусная кислота концентрацией 35-50%).
Ретиноевый (на основе ретиноевой кислоты, которая не только разрушает рубцы, но и обладает антибактериальным действием).
Феноловый (на основе фенола – он также способствует избавлению от рубцов и уничтожает бактерии). Однако фенол токсичен и может плохо повлиять на нервную систему.
Химический пилинг противопоказан в таких случаях:
рецидив появления угрей;
склонность к келоидным рубцам;
индивидуальная непереносимость используемых веществ.
Механический пилинг
Наряду с химическим есть и механический пилинг. Так называют методику удаления верхнего слоя дермы с помощью насадок-фрезов. Есть 3 вида процедуры:
Эксфолиация – поверхностное удаление кожи до 15 мкм.
Эпидермолиз – удаляют слой до 50 мкм.
Глубокая дермабразия – глубина до 150 мкм.
Процедура проводится с применением местного обезболивания. Но в первые дни могут наблюдаться такие побочные эффекты, как боль, отечность. Также пациентам трудно принимать пищу (Если они прошли чистку соответствующих участков лица). В ближайшие дни на поверхности будет образовываться новая корочка. Ее нужно обработать антисептическими препаратами, а также разными мазями для предотвращения воспалительных процессов. Полное восстановление занимает до 3 месяцев.
Лечение лекарственными препаратами
Наряду с описанными процедурами для лечения рубцов и шрамов используются специальные препараты. Они комплексно воздействуют на пораженный участок – размягчают рубцовую ткань и способствуют восстановлению за счет образования новых клеток. К наиболее распространенным препаратам относят:
«Контрактубекс» – гель, содержащий аллатоин. Размягчает рубец, способствует снятию воспаления. Наносится непосредственно на поверхность и хорошо втирается в кожный покров. Курс длится несколько недель, но если раны застарелые – до 12 месяцев.
«Дерматикс» содержит в своем составе кремний-органические соединения. Размягчает рубцовую ткань за счет увлажняющего эффекта. Используется для лечения всех частей тела, в том числе лица, общий курс до 2 месяцев.
«Имофераза» содержит в составе фермент гиалуронидазу. Она активно воздействует на соединительную ткань рубца, разрушая ее. Используется для лечения шрамов, постакне и других заболеваний.
«Цикартикс» – мазь на основе экстракта центеллы и сосны. Способствует выработке коллагена, благодаря чему активизируются процессы восстановления тканей, улучшается кровоток.
«Нафтадерм» – препарат на основе нафталанской нефти. Способствует рассасыванию рубцов и размягчению ткани. Угнетает воспалительные процессы, обладает антисептическим и противозудным действием.
Рубцы и шрамы поддаются лечению, причем в большинстве случаев достаточно использовать специальные мази. Но если нужного эффекта нет, прибегают к лазеротерапии, химическому пилингу и другим процедурам. В редких случаях рубцы можно удалить только в ходе хирургической операции.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Читайте также:

